Бесплатный телефон по России: +7(800)600-85-16
Где сделать пластику дефекта межжелудочковой перегородки в Санкт-Петербурге - адреса и цены
- Где сделать обследование: найдено в СПб 1 центр
- Цены: 279200 руб.
| Пластика дефекта межжелудочковой перегородки в условиях искусственного кровообращения | от 279200 pуб. |
Лучшие врачи Санкт-Петербурга
Бесплатный телефон по России: +7(800)600-85-16
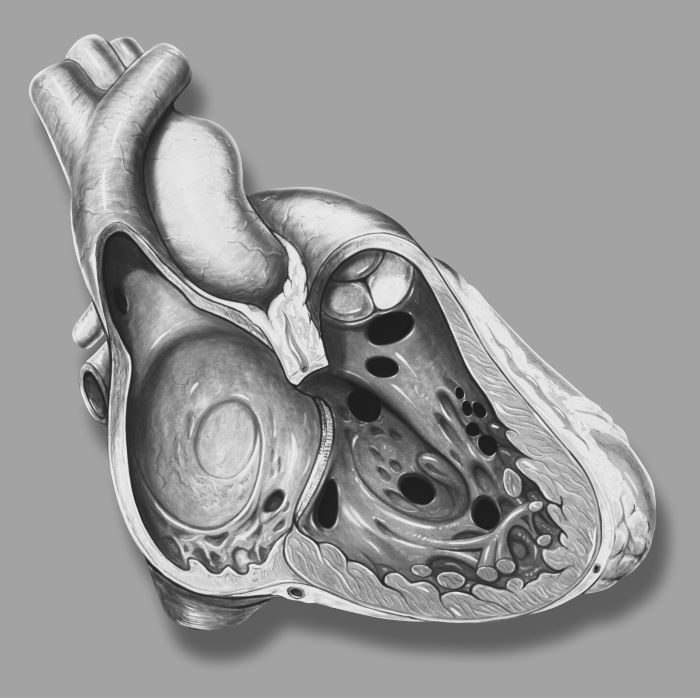
Что такое пластика дефекта межжелудочковой перегородки?
Пластика дефекта межжелудочковой перегородки представляет собой кардиохирургическую процедуру, направленную на исправление дефекта путем его закрытия заплатой. В процессе закрытия и ушивания применяются, как синтетические материалы, такие как гортекс или экофлон, так и собственные ткани сердечной оболочки пациента. Операция позволяет восстановить нормальное кровообращение, устраняя патологическое сообщение между желудочками сердца.
Когда назначают пластику дефекта межжелудочковой перегородки?
Пластика дефекта межжелудочковой перегородки (ДМЖП) назначается в следующих случаях:
Размер межжелудочкового отверстия более 1 см. Большие дефекты межжелудочковой перегородки могут привести к значительному нарушению кровотока между желудочками сердца, что в свою очередь увеличивает нагрузку на сердце и легкие. Операция ушивания позволяет восстановить анатомическую целостность перегородки, тем самым нормализуя направление и объем кровотока, снижая риск развития сердечной недостаточности и легочной гипертензии.
Выраженные нарушения гемодинамики. Патологический кровоток вызывает перегрузку отдельных отделов сердца, изменяет давление в сосудах, что ведет к недостаточному снабжению органов кровью. Нарушения гемодинамики могут проявляться в виде утомляемости, одышки, задержки роста у детей. Закрытие дефекта корректирует нарушения, предотвращая развитие серьезных осложнений и улучшая качество жизни пациентов.
Какая подготовка требуется?
Подготовка к пластике дефекта межжелудочковой перегородки включает ряд общих и специализированных исследований, направленных на оценку состояния здоровья пациента и определение наилучшего подхода к операции:
- Общий анализ крови позволяет выявить воспалительные процессы или анемию.
- Исследование крови на биохимические показатели дает информацию о функционировании печени и почек.
- Электрокардиограмма (ЭКГ) и консультация кардиолога необходимы для оценки ритма и функции сердца.
- Анализ крови на инфекционные заболевания (сифилис, гепатиты В и С, ВИЧ) исключает риск передачи инфекций.
- Коагулограмма позволяет оценить свертываемость крови для предотвращения кровотечений или тромбообразования во время и после операции.
- Флюорография или рентген грудной клетки дает представление о состоянии легких и средостения для планирования анестезии.
- Консультации анестезиолога направлена на оценку общего физического состояния пациента и подбор наиболее подходящего метода обезболивания.
В контексте специализированной подготовки назначается ультразвуковое исследование сердца (эхокардиография), чтобы точно определить размер и расположение дефекта, а также оценить функцию сердечных клапанов. Дополнительно назначается компьютерная томография (КТ) сердца или магнитно-резонансная томография (МРТ) сердца для более детальной визуализации структур сердца.
Как проводят закрытие дефекта межжелудочковой перегородки?
Закрытие дефекта межпредсердной перегородки представляет собой кардиохирургическую операцию, направленную на устранение патологического сообщения между предсердиями сердца. Процесс проведения начинается с катетеризации сердца через бедренную вену, после чего под контролем рентгеновской визуализации и эхокардиографии вводится окклюдер – специальное устройство для блокирования дефекта. Окклюдер продвигается по катетеру к месту дефекта, где он раскрывается и занимает положение, полностью перекрывая отверстие между предсердиями. После точного позиционирования и проверки стабильности положения окклюдера катетер удаляется, а окклюдер остается в сердце, обеспечивая герметизацию дефекта.
Ушивание дефекта межжелудочковой перегородки является сложной кардиохирургической процедурой, целью которой является восстановление целостности межжелудочковой перегородки. Эта операция требует открытого доступа к сердцу, часто с использованием аппарата искусственного кровообращения. После вскрытия грудной клетки и обеспечения доступа к сердцу, хирург определяет размер и расположение дефекта межжелудочковой перегородки. Затем с помощью специального хирургического материала (например, перикардиального патча) или собственных тканей пациента производится закрытие дефекта. Патч фиксируется с помощью нитей, обеспечивая тем самым герметичность и восстановление анатомической целостности перегородки. После ушивания дефекта проводится тщательная проверка герметичности соединения, за которой следует восстановление нормального кровотока и закрытие грудной клетки.
Послеоперационный период
В послеоперационный период пациентам требуется тщательный уход и наблюдение. Сразу после операции пациента переводят в отделение интенсивной терапии для мониторинга жизненно важных показателей и стабилизации состояния. В первые дни возможны болевые ощущения, которые контролируются при помощи анальгетиков.
Реабилитация включает дыхательную гимнастику для предотвращения застойных процессов в легких, и постепенное восстановление физической активности. Наблюдение кардиолога и регулярные осмотры необходимы для мониторинга работы сердца и своевременного выявления любых отклонений. Пациенту проводится холтеровское мониторирование до окончания стационарного наблюдения.
Сколько нужно оставаться в больнице после пластики дефекта межжелудочковой перегородки?
После операции пациент остается под наблюдением в больнице от 5 до 7 дней.
Как проходит восстановление?
- Восстановление после пластики дефекта межжелудочковой перегородки начинается сразу после операции и продолжается несколько месяцев. Швы на груди снимают на 7-10 день, при условии нормального процесса заживления. В первые недели после выписки пациентам рекомендуется избегать физических нагрузок, поднятия тяжестей и внимательно относиться к гигиене операционной области, чтобы предотвратить инфекции. Разрешается постепенное увеличение активности, начиная с коротких прогулок.
- Полное восстановление может занять от 1 до 6 месяцев в зависимости от индивидуальных особенностей организма. Пациенту назначаются препараты для поддержки сердечной функции, рекомендуется соблюдение диеты, богатой витаминами и минералами.
- Контрольное обследование у кардиолога , ЭКГ и УЗИ сердца проводится через 1-1,5 месяца после выписки для оценки состояния сердца и эффективности проведенной операции.