Что необходимо сделать для диагностики и лечения кифоза пояснично-крестцового отдела позвоночника? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к неврологу. После первичного осмотра врач может назначить дополнительные исследования: МРТ пояснично-крестцового отдела позвоночника КТ пояснично-крестцового отдела позвоночника.
Бесплатный телефон по России: +7(800)600-85-16
Радикулопатия поясничного отдела представляет собой воспаление одного или нескольких корешков спинномозговых нервов, которые выходят из позвоночника. Данное состояние обычно возникает в результате сдавления или раздражения нервных корешков, часто из-за межпозвоночных грыж, остеохондроза или других дегенеративных изменений в позвоночнике. Радикулит может поражать различные части позвоночника, но чаще всего встречается в шейном или поясничном отделах. Данное заболевание приводит к боли и дискомфорту, а также может ограничивать подвижность пины и снижать качество жизни. Оно может вызвать боль, онемение, слабость или покалывание в зоне проблемного очага.
Что необходимо сделать для диагностики и лечения радикулопатии поясничного отдела позвоночника? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к неврологу. После первичного осмотра врач может назначить дополнительные исследования:
Радикулопатия поясничного отдела — это сложное заболевание, диагностикой и лечением которого должен заниматься профессиональный врач. Ни в коем случае не занимайтесь самолечением, поскольку это может привести к серьезным и непоправимым последствиям.
Причины возникновения радикулита поясницы
Радикулопатия возникает в результате сжатия нервного корешка, которому могут способствовать:
- грыжа межпозвоночного диска. Это самая распространенная причина появления поясничной радикулопатии. Грыжа возникает в том случае, когда мягкая оболочка межпозвонкового диска разрывается и пульпозное ядро выходит наружу. В результате происходит сжатие нерва, провоцирующее характерные симптомы: сильную боль, онемение, покалывание и слабость в руках и ногах.
- синдром конского хвоста. Это редкое, но крайне болезненное состояние, при котором нервные корешки каудального конца спинного мозга подвергаются сдавливанию. Оно может привести к полному нарушению функций органов малого таза и ног. Синдром конского хвоста в большинстве случаев является следствием грыжи или онкологической опухоли.
- остеоартрит. Старение организма часто приводит к проблемам с костными тканями позвоночника. Из-за артрита они могут разрастаться, приводя к сдавливанию нервных корешков и, как следствие, радикулопатии.
- сколиоз. Искривление позвоночника может быть врожденным и приобретенным. Тяжесть сколиоза также варьируются от одного клинического случая к другому. В самых сложных ситуациях искривление способно привести к болям в области поясницы.
- диабет. Это менее распространенная причина развития радикулопатии поясничного отдела. Вследствие сахарного диабета может развиться радикулит, который возникает из-за недостаточного притока крови к нервным окончаниям.
Причины поясничной боли при радикулите
Основные причины боли при радикулите в поясничном отделе:
- защемление нервных корешков: одна из основных причин боли при радикулите. Происходит при сдавливании или раздражении нервных корешков, выходящих из позвоночного канала;
- грыжа межпозвоночного диска часто становится причиной радикулита, когда выпячивание или грыжа диска оказывает давление на нервные корешки в области поясницы;
- дегенеративные изменения позвоночника, такие как остеохондроз или спондилез, могут приводить к уменьшению пространства вокруг нервных корешков и вызывать боли в пояснице;
- воспаление: воспалительные процессы в области позвоночника могут вызывать отек и раздражение нервных корешков, приводя к радикулиту;
- травмы позвоночника: такие как ушибы, переломы или растяжения, могут привести к механическому раздражению или защемлению нервных корешков, вызывая болевые ощущения.
Симптомы поясничного радикулита
Симптомы радикулопатии варьируются в зависимости от местоположения защемленного нерва:
Симптоматика поясничной радикулопатии включает боль, онемение и покалывание в спине. Нередко она распространяется от бедер до стоп. При всех формах радикулопатии пораженные нервы вызывают повышенную чувствительность. Даже малейшее касание к области проблемного очага вызывает острую боль. Также патология приводит к слабости мышц. Кроме того, пациент может отмечать у себя:
- ограничение подвижности: болевые ощущения могут усиливаться при определенных движениях;
- распространение боли по ходу нерва, например, от шеи в руку или от поясницы в ногу;
- мышечные спазмы в области поражения, как реакция на боль и воспаление.
Особенности боли при радикулите в пояснице
- характер боли: при радикулите боли в пояснице обычно острые, пронзительные или стреляющие. Болевые ощущения могут усиливаться при движениях, кашле или чихании;
- распространение боли: боли часто распространяются от поясницы в нижние конечности по ходу нервных корешков, причем болевые ощущения могут отдавать в ногу, что характерно для ишиаса или радикулярного синдрома;
- наличие парапареза или парестезии: боль в пояснице может сопровождаться ослаблением мышечной силы, онемением или покалыванием в пораженных конечностях;
- изменение интенсивности и длительности: интенсивность боли может варьировать от легкой до невыносимой. Болевые ощущения могут быть эпизодическими или хроническими;
- чувствительность к положению тела: боли могут усиливаться в определенных позах, например, при долгом сидении, стоянии или ходьбе, и уменьшаться в положении лежа в определенных положениях.
Как врач ставит диагноз поясничный радикулит
Для диагностики радикулита стоит обратиться к врачу-неврологу. Специалист проведет стандартный неврологический осмотр, а также изучит историю болезни пациента. Отдельное внимание уделяется жалобам пациента, поскольку на основании симптомов доктор сможет поставить предварительный диагноз. С целью его уточнения назначаются:
- рентгенография поясничного отдела. С помощью данного исследования врачи устанавливают причину радикулопатии: травмы, остеоартрит и так далее.
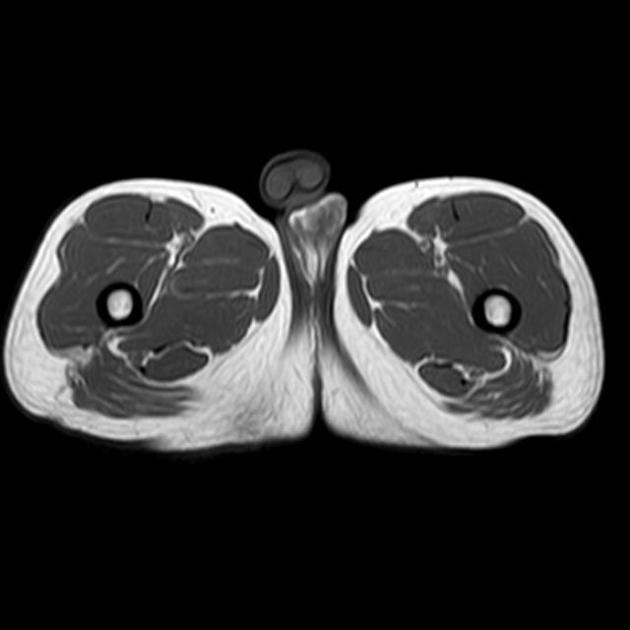
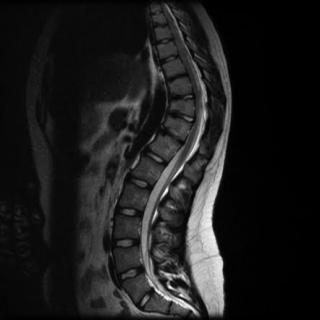
- магнитно-резонансная томография (МРТ) поясничного отдела. Инструментальный осмотр основан на использовании магнитных полей, которые отчетливо визуализируют структуру позвоночника. На томограммах видны опухоли, защемленные нервы и другие патологические изменения позвоночных структур. Более точные результаты диагностики предоставляет МРТ, проводимое с использование контраста.
- компьютерная томография (КТ) поясничного отдела. Это другая неинвазивная процедура, которая позволяет создать трехмерные изображения позвоночного столба. Обычно компьютерная томография назначается в дополнение магнитно-резонансной, обеспечивая исчерпывающие диагностические данные.
Какой врач лечит поясничную боли при радикулите
К лечению боли в пояснице при радикулите привлекаются следующие специалисты:
- невролог: основной специалист в лечении радикулита. Невролог диагностирует и лечит неврологические аспекты заболевания, включая защемление нервных корешков и невропатии;
- вертебролог помогает в лечении заболеваний позвоночника, которые могут способствовать развитию радикулита, таких как грыжи дисков или дегенеративные изменения позвоночника;
- физиотерапевт проводит физиотерапевтические процедуры для облегчения боли и улучшения функций позвоночника;
- мануальный терапевт использует методы ручной терапии для улучшения подвижности позвоночника и снятия напряжения в мышцах, способствующего радикулиту.
Как врач лечит радикулопатию поясничного отдела позвоночника
Многие случаи радикулопатии успешно лечатся консервативными способами. К таковым относят использование безрецептурных обезболивающих и противовоспалительных средств, таких как ацетаминофен и ибупрофен. Также назначаются стероидные инъекции, вводимые в амбулаторных условиях. Физиотерапия применяется для уменьшения боли и воспаления, улучшения кровообращения и расслабления мышц. Она включает процедуры, такие как электрофорез, ультразвук и прогревание, комплекс упражнений на растяжку и укрепление мышц, направленных на снятие напряжения в спазмированных мышцах и улучшение подвижности позвоночника. Мануальная терапия применяется для улучшения мобильности позвоночника и снятия мышечного напряжения. Включает методы, такие как массаж и ручная коррекция позвоночника.
Доказано, что с помощью лекарств удается вылечить 95% пациентов. Оставшимся 5% требуется операция. Хирургическое вмешательство выполняется с целью устранения сжатия пораженных нервов. Радикальное лечение возможно лишь при отсутствии положительных результатов после консервативной терапии.
Существует целый ряд различных хирургических методик, если пациент испытывает хроническую симптоматику радикулита. Во-первых, может быть выполнена минимально инвазивная операция по расширению спинального канала.
Другим хирургическим вариантом для эффективного лечения радикулита является обычная операция, при которой для доступа к позвоночнику выполняется 1 большой разрез. После этого хирург отодвигает ткани и мышцы, получая доступ к позвоночнику.
Существует ряд различных конкретных процедур, которые могут помочь в лечении защемленного нерва:
- ламинотомия. Это частичное удаление стенки позвонка
- фораминотомия. Расширение отверстия между позвонками и нервным корешком
- ламинэктомия. Полное удаление стенки позвонка
- дискэктомия. Удаление части выпуклого межпозвоночного диска, вызывающего сжатие нерва.
Профилактика
Радикулит, безусловно, можно предотвратить. Одним из лучших способов является поддержание хорошей осанки. Также пациенту рекомендуется значительно уменьшить нагрузки, при этом избегая сидячего образа жизни.
Бесплатный телефон по России: +7(800)600-85-16