Качественная МРТ в настоящее время является одним из самых точных и информативных видов аппаратного обследования. В связи с этим томографическое исследование стало популярным и востребованным среди пациентов. Зачастую этот метод является чуть ли не единственным способом, чтобы выявить на самой ранней стадии наличие таких грозных патологий, как рак, инсульт, болезнь Бехтерева, рассеянный склероз, болезнь
Бесплатный телефон по России: +7(800)600-85-16
Что необходимо сделать для диагностики причин острого лимфобластного лейкоза у детей? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к терапевту. После первичного осмотра врач может назначить дополнительно:
- общий биохимический анализ крови
- аспират костного мозга и трепан
- анализ спинномозговой жидкости (люмбальная пункция)
- рентген грудной клетки.
Ребенку могут быть назначены дополнительные тесты в зависимости от того, какие у него симптомы, включая:
- компьютерная томография
- магнитно-резонансная томография
- ультразвуковое сканирование печени
- ультразвуковое сканирование селезенки.
Острый лимфобластный лейкоз - это разновидность рака крови (альтернативное название лейкемия). Есть несколько типов и подтипов лейкемии в зависимости от:
- как быстро развивается рак крови
- тип лейкоцитов, на которые он влияет.
Онкологи делят лейкоз на две основные группы: острые и хронические. Острый лейкоз развивается очень быстро. Хронический лейкоз имеет тенденцию к развитию медленно, обычно в течение месяцев или лет, не вызывая симптомов. Врачи делят эти группы дальше в зависимости от типа лейкоцитов, на которые они влияют. При остром лейкозе:
- острый миелоидный лейкоз (ОМЛ) поражает миелоидные клетки
- острый лимфобластный лейкоз (ОЛЛ) поражает лимфоидные клетки
При хроническом лейкозе:
- хронический миелоидный лейкоз (ХМЛ) поражает миелоидные клетки
- хронический лимфолейкоз (ХЛЛ) поражает лимфоидные клетки.
Гематологи не знают, что вызывает лейкоз в детстве. Однако известно, что некоторые дети с определенными генетическими заболеваниями подвержены более высокому риску лейкемии.
Симптомы острого лимфобластного лейкоза у детей
Детский рак крови встречается редко. Многие симптомы острого лимфобластного лейкоза неспецифичны, поскольку они похожи на симптомы многих других легких детских болезней. Наиболее частыми симптомами ОЛЛ детского возраста являются:
- одышка, бледность или чувство сильной усталости
- кровоподтеки или легкие кровотечения без видимой причины
- высокая температура
- частое заражение инфекциями.
У ребенка могут быть частые:
- кровотечения из носа
- кровоточащие десны
- маленькие темно-красные пятна на коже
- кровь в моче или кале
- синяки возникают чаще, чем обычно.
Девочки, у которых начались месячные, периоды могут проходить в тяжелой форме с обильными выделениями.
Ребенок с лейкозом может легко заразиться такими инфекциями, как кашель и простуда или инфекции длятся долго и от них трудно избавиться потому, что организму не хватает здоровых кровяных клеток для борьбы с бактериями или вирусами.
Рак крови может вызвать увеличение лимфатических узлов, включая:
- лимфатические узлы шеи
- лимфатические узлы в подмышках
- паховые лимфатические узлы.
У ребенка с раком крови могут быть костные боли. Дети могут хромать или отказываться ходить, как обычно. Эта боль чаще всего встречается в длинных костях тела, таких как руки или ноги и иногда поражает спину и суставы.
Ребенок может испытывать чувство распирания или дискомфорта в животе. Живот может выглядеть больше обычного из-за опухоли печени или селезенки.
У мальчиков может быть опухоль яичек из-за скопления лейкозных клеток.
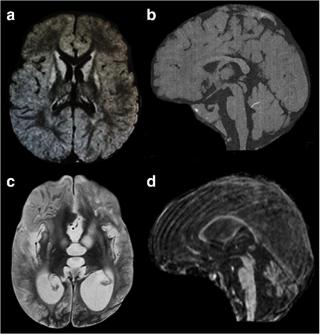
Симптомы, если лейкоз распространился на центральную нервную систему
Головной и спинной мозг составляют центральную нервную систему (ЦНС). Спинномозговая жидкость (ЦСЖ) - это жидкость, окружающая головной и спинной мозг. У некоторых детей на момент постановки диагноза лейкозные клетки распространились в спинномозговую жидкость. Симптомы этого распространения могут включать:
- головные боли
- чувство слабости
- необъяснимую рвоту
- нечеткое зрение
- припадки.
Симптомы Т-клеточного острого лимфобластного лейкоза
Тип лейкемии, называемый Т-клеточным острым лимфобластным лейкозом, может вызывать увеличение лимфатических узлов в грудной клетки и опухание вилочковой железы в зоне средостения. Опухшие железы или вилочковая железа могут давить на трахею, вызывая одышку и кашель. Они также могут давить на вены головы и шеи, что вызывает давление в кровеносных сосудах, покраснение лица, шеи и рук.
Как врач ставит диагноз лимфобластный лейкоз у детей
Ребенку потребуется несколько анализов, если врач подозревает рак крови.:
- анализы крови
- аспират костного мозга и трепан - это образец клеток из костного мозга и образец самого костного мозга, чтобы увидеть, есть ли там лейкозные клетки
- анализ спинномозговой жидкости (люмбальная пункция)
- рентген грудной клетки.
Общий биохимический анализ крови - это первичный тест на острый лимфобластный лейкоз. Он может показать:
- количество клеток крови
- если какие-либо клетки выглядят как клетки лейкемии
- общее состояние здоровья ребенка, например, насколько хорошо работают его печень и почки.
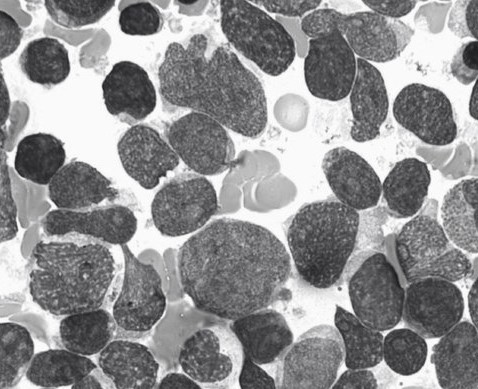
Анализ костного мозга осуществляют, чтобы проверить, есть ли лейкозные клетки в костном мозге. В ходе процедуры врач или медсестра берут образец жидкости костного мозга (так называемый аспират костного мозга) и небольшой кусочек костного мозга (называемый трепаном). Образец обычно берется с задней части бедра. Затем врачи изучают клетки или ткани под микроскопом. Большинство детей обычно проходят этот тест под общим наркозом. Некоторым пациентам старшего возраста эта процедура может быть выполнена под местной анестезией.
Люмбальная пункция - это тест для проверки жидкости, циркулирующей в головном и спинном мозге. Она проверяет наличие лейкозных клеток в спинномозговой жидкости. В ходе процедуры, используя специальную иглу, врач возьмет образец спинномозговой жидкости из нижней части спины. Большинство детей проходят этот тест под общим наркозом.
Рентгенография грудной клетки может показать:
- жидкость в легких
- признаки инфекции
- увеличенное сердце
- увеличение лимфатических узлов в грудной области.
Ребенку могут быть назначены дополнительные тесты в зависимости от того, какие у него симптомы, включая:
- компьютерная томография
- магнитно-резонансная томография
- ультразвуковое сканирование печени
- ультразвуковое сканирование селезенки.
Иногда пациенту могут назначить тест на определение лейкемии на предмет секвенирования всего генома. Цель этого теста - поиск изменений в генах. Для этого анализа врач отправляет несколько лейкозных клеток из костного мозга, а также образец крови или небольшое количество кожи на генетическое обследования.
Как врач лечит острый лимфобластный лейкоз у детей
Лечение острого лимфобластного лейкоза (ОЛЛ) у детей разделено на несколько этапов. Основное лечение - химиотерапия, которая включает несколько этапов:
- индукционное лечение острого лимфобластного лейкоза занимает около 4 недель. Цель индукции - избавиться от как можно большего количества лейкозных клеток.
- консолидация, отсроченная интенсификация и блок-лечение высокого риска острого лимфобластного лейкоза - целью этих фаз является дальнейшее сокращение и избавление от любых лейкозных клеток, которые могут остаться в костном мозге и спинномозговой жидкости
- поддерживающая терапия - целью данного этапа лечения является избавление от немногочисленных оставшихся лейкозных клеток
- лечение рецидивирующий или рефрактерный острый лимфобластный лейкоз (ОЛЛ) может включать трансплантацию стволовых клеток или костного мозга после высоких доз химиотерапии, а иногда и лучевой терапии всего тела.
Индукционное лечение острого лимфобластного лейкоза у детей (ОЛЛ)
Цель индукции - избавиться от как можно большего количества лейкозных клеток. Это также называется индукцией ремиссии. В стадии ремиссии нет никаких признаков лейкемии в крови или костном мозге. Индукционное лечение занимает около 4 недель. Тип индукционного лечения зависит от ряда факторов, в том числе:
- возраста пациента
- есть ли Т-клеточный или В-клеточный лейкоз
- есть ли какие-либо генетические изменения внутри лейкозных клеток
- количество лейкозных клеток в крови
- как лейкоз реагирует на лечение
- наличие синдрома Дауна в анамнезе.
Перед тем, как начнется индукционное лечение, ребенку могут сделать переливание крови или тромбоцитов, поскольку лейкозные клетки не позволяют костному мозгу производить нормальные клетки крови. Затем пациенту введут внутривенные антибиотики для борьбы с инфекциями.
После подготовительного этапа начнется основная терапия, основные методы которой могут включать:
- химиотерапию
- стероиды
- лекарство от рака, называемое иматинибом, для людей с типом лейкемии, называемым филадельфийским положительным лейкозом ALL (Ph + ve ALL).
Химиотерапия означает использование противораковых препаратов для уничтожения злокачественных клеток. К лекарствам, которые, скорее всего, будет принимать, относятся:
- винкристин
- аспарагиназа
- дексаметазон (стероид)
- интратекальный метотрексат
- 6-меркаптопурин.
Некоторым детям также будет назначаться даунорубицин в зависимости от их группы риска индукции.
Лекарства для химиотерапии могут разрушительно влиять на здоровые клетки и вызвать побочные эффекты, поэтому ребенку могут потребоваться поддерживающие препараты во время терапии:
- лекарство для защиты желудка
- лекарство, снижающее риск заражения бактериями, вызывающими пневмонию
- лекарство для защиты почек
- жидкости для полоскания рта, чтобы помочь с побочными эффектами язв во рту
- антибиотики, противогрибковые и противовирусные препараты для предотвращения инфекции.
В конце индукционной фазы пациенту делают тест костного мозга, чтобы проверить его поддающуюся измерению остаточную болезнь. Это очень чувствительный тест, который ищет лейкозные клетки в костном мозге. По его итогам онколог спланирует следующий этап лечения - консолидацию.
Консолидация, отсроченная интенсификация и блок-лечение высокого риска острого лимфобластного лейкоза у детей (ОЛЛ)
После фазы индукции лечения острого лимфобластного лейкоза (ОЛЛ) ребенку проводится консолидирующее лечение. Большинство детей настом этапе лечения переходят на усиленное лечение. Некоторым детям может быть назначено лечение блокадой высокого риска, трансплантация стволовых клеток или костного мозга, терапия CAR Т-клетками. Целью этих фаз является дальнейшее сокращение и избавление от любых лейкозных клеток, которые могут остаться в костном мозге. Конкретное лечение и продолжительность каждой фазы терапии зависят от риска рецидива лейкемии.
Обычно выделяют 3 этапа лечения консолидации:
- консолидационный курс 1 этапа длится от 6 до 7 недель
- консолидационный курс 2 и 3 этапа длится 7 недель
- отсроченная фаза интенсификации длится 6, 7 или 12 недель в зависимости от того, к какой группе риска относится ребенок.
Химиотерапевтические препараты, ребенок, вероятно, будет принимать во время консолидации, отсроченной интенсификации и блоков высокого риска, включают:
- циклофосфамид
- цитарабин
- меркаптопурин
- метотрексат
- винкристин
- аспарагиназа
- доксорубицин
- дексаметазон (стероид).
Другие лекарства, которые может принимать пациент в зависимости от группы риска, включают:
- этопозид
- идарубицин
- 6-тиогуанин
- неларалбин
- кортикостероиды.
Стероиды естественным образом вырабатываются нашим организмом в небольших количествах. Они помогают контролировать многие функции. Но стероиды также можно производить искусственно и использовать в качестве лекарств для лечения рака крови. Кортикостероиды - это искусственные версии гормонов, производимых надпочечники. Они включают:
- преднизолон
- дексаметазон
- метилпреднизолон
- гидрокортизон.
В зависимости от плана лечения ребенок будут принимать стероиды до недели за раз с последующим отдыхом.
Таргетные противораковые препараты действуют, воздействуя на различия в раковых клетках, которые помогают им расти и выживать. В лечении лейкемии часто применяют моноклональные антитела (блинатумомаб (Блинцито) и инотузумаб озогамицин (Беспона)), которые находят определенные белки на лейкозных клетках, что в последствии помогает иммунной системе находить и уничтожать их.
Аспарагиназа - это разновидность химиотерапевтического препарата, фермент, расщепляющий аспарагин. Всем клеткам необходимо вещество под названием аспарагин, чтобы производить белки и создавать новые клетки. В отличие от нормальных клеток, раковые клетки не могут производить собственный аспарагин. Таким образом, аспарагиназа останавливает деление и рост раковых клеток.
Гранулоцитарный колониестимулирующий фактор или G-CSF - это тип фактора роста, который может быть у ребенка во время лечения онкологии. Факторы роста - это природные вещества, которые стимулируют костный мозг производить клетки крови. После химиотерапии количество лейкоцитов в них падает, поэтому ребенок подвергается повышенному риску заражения. Использование фактора роста, такого как G-CSF, способствует более быстрому увеличению количества лейкоцитов. Различные типы G-CSF, которые используются для поддерживающей терапии, включают:
- филграстим
- ленограстим
- пегфилграстим.
Трансплантация стволовых клеток или костного мозга для детей
Ребенку с раком крови может быть сделана пересадка стволовых клеток или костного мозга в рамках лечения острого лимфобластного лейкоза. Пересадка позволяет получить высокие дозы химиотерапии и другие методы лечения, такие как лучевая терапия для всего тела. Это интенсивное лечение имеет хорошие шансы уничтожить лейкозные клетки, но оно также разрушает здоровые стволовые клетки в костном мозге, что делает восстановление организма после терапии без трансплантации невозможным. Трансплатируемые стволовые клетки обычно являются донорскими от члена семьи, чаще всего родного брата или сестры.
Побочные эффекты трансплантации связаны с лечением высокими дозами:
- повышенный риск заражения инфекциями
- повышенный риск синяков или кровотечения
- тошнота
- понос
- ротовые язвы
- проблемы с кормлением или едой и питьем
- усталость
- выпадение волос
- стресс или беспокойство.
Болезнь трансплантат против хозяина - возможное осложнение после трансплантации костного мозга или стволовых клеток от другого человека. Это происходит, когда белые кровяные тельца в донорском костном мозге или стволовые клетки атакуют клетки собственного тела. Заболевание в основном поражает кожу, кишечник и печень.
Лечение рецидивирующого или рефрактерного лейкоза у детей
Лейкоз, который не проходит после лечения, называется рефрактерным лейкозом. Лейкоз, который возвращается после лечения, называется рецидивом заболевания. Лечить рецидивирующий или рефрактерный острый лимфобластный лейкоз - более сложная задача. Основные варианты терапии включают:
- химиотерапию
- более интенсивную химиотерапию с трансплантацией стволовых клеток или костного мозга
- лекарство против рака, такое как блинатумомаб или инотузумаб озогамицин, с последующей химиотерапией или трансплантацией стволовых клеток или костного мозга
- CAR Т-клеточная терапия.
CAR Т-клеточная терапия
Т-клетки - это клетки иммунной системы. Когда человек вступаете в контакт с новой инфекцией или заболеванием, организм заставляет Т-клетки бороться с этой конкретной инфекцией или заболеванием. При лечении CAR Т-клетками генетик собирает и вносит небольшие изменения в Т-клетки ребенка или донора, чтобы они были нацелены на раковые клетки. К сожалению, эта процедура подходит только для небольшого числа онко-больных. На данный момент CAR технологии применяются для лечения В-клеточного ОЛЛ у молодых пациентов.
Поддерживающая терапия острого лимфобластного лейкоза у детей
Фаза поддерживающего лечения острого лимфобластного лейкоза у детей обычно длится 2 года с начала лечения консолидирующим протоколом. Поддерживающая терапия означает, что ребенку будет назначена более щадящая химиотерапия по сравнению с другими фазами лечения. Целью поддерживающего лечения является избавление от немногочисленных оставшихся лейкозных клеток, а также предотвратить лейкоз и его повторное появление (рецидив).
Химиотерапия - основное лечение на этапе поддерживающей терапии. У некоторых детей протокол включает применение стероидов вместе с внутривенной химиотерапией.
Побочные эффекты лечения
Влияние побочных эффектов химиотерапии индивидуально для каждого ребенка. Общие краткосрочные побочные эффекты химиотерапии включают:
- повышенный риск заражения инфекцией
- анемию
- повышенный риск кровотечения
- изменение уровня химических веществ в крови из-за распада раковых клеток выпадение волос
- понос или запор
- усталость и слабость
- тошноту
- язвы во рту
- аллергические реакции.
Стероиды также могут вызывать побочные эффекты. Некоторые из краткосрочных побочных эффектов включают:
- изменения уровня сахара в крови
- повышенный аппетит
- высокое артериальное давление
- изменения настроения
- проблемы со сном
- опухшие руки и ноги
- трудности при ходьбе.