Лечение в ведущих медицинских центрах СПб
Операции, протезирование и терапия в ведщих научно-исследовательских центрах СПб: НМИЦ онкологии им. Н.Н. Петрова, Военно-медицинская академия имени С. М. Кирова, НМИЦ им. В. А. Алмазова, СЗГМУ имени И. И. Мечникова, .
Кишечная непроходимость - это закупорка, препятствующая пище или жидкости проходить через тонкий или толстый кишечник. Причинами кишечной непроходимости могут быть фиброзные полосы ткани в брюшной полости, образующиеся после операции, грыжи, рак толстой кишки, некоторые лекарства, болезнь Крона или дивертикулит. Без лечения заблокированные части кишечника отмирают. Это приводит к серьезным проблемам. Однако с помощью своевременной медицинской помощи кишечная непроходимость часто поддается успешному лечению.
Симптомы непроходимости кишечника
Признаки кишечной непроходимости включают:
- спазматическая боль в животе, которая периодически появляется и исчезает
- потеря аппетита
- запор
- рвота
- невозможность опорожнения кишечника
- вздутие живота
Какой врач лечит кишечную непроходимость
Немедленно обратитесь к гастроэнтерологу, если ощущаете сильные боли в животе или другие симптомы кишечной непроходимости. При необходимости врач даст направление на консультацию проктологу.
Причины
Наиболее распространенными причинами кишечной непроходимости у взрослых являются:
- кишечные спайки - полосы фиброзной ткани в брюшной полости, которые могут образоваться после операций тазовых органов
- грыжи - части кишечника, выступающие в другую часть тела
- рак толстой кишки.
У детей наиболее распространенной причиной кишечной непроходимости является телескопирование кишечника. К другим возможным причинам кишечной непроходимости относятся:
- воспалительные заболевания кишечника, такие как болезнь Крона
- дивертикулит - состояние, при котором маленькие, выпуклые мешочки в пищеварительном тракте воспаляются или инфицируются
- заворот толстой кишки
- крепкий стул.
Виды обструкции кишечника
Обтурационная форма кишечной непроходимости возникает в результате перекрытия просвета кишки изнутри. Причиной может служить опухоль, каловые или желчные камни, инородные тела, гельминты или плотные пищевые массы, когда просвет кишки блокируется, но кровоснабжение её стенки остаётся сохранным на начальных этапах. Нарастающее давление внутри просвета может привести к ишемии, если не устранить препятствие своевременно.
Странгуляционная форма характеризуется нарушением как проходимости кишечника, так и кровоснабжения его стенки, что происходит при завороте, узлообразовании, ущемлении грыжи или при сдавлении брыжейки с сосудами. Такой тип непроходимости сопровождается быстрым развитием некроза кишечной стенки, интоксикацией и требует экстренного хирургического вмешательства. Особенностью странгуляции является тяжёлое общее состояние больного уже на ранних стадиях патологии.
Инвагинационная форма представляет собой внедрение одного сегмента кишки в просвет другого, чаще всего при нарушении перистальтики, что приводит одновременно к обтурации и нарушению кровоснабжения вовлечённого участка. Инвагинация характерна для детей младшего возраста, но может встречаться и у взрослых, особенно при наличии опухолевых процессов.
Спаечная форма является разновидностью обтурационной непроходимости, вызванной сдавлением кишки извне спаечными тяжами, образующимися после операций, воспалительных процессов или травм. Спаечная болезнь может вызывать как частичную, так и полную обструкцию, а при завороте кишки вокруг спаек — странгуляцию.
Грыжевая форма развивается при ущемлении кишки в грыжевом мешке, что одновременно нарушает пассажа содержимого и сосудистое питание. Она чаще всего встречается при паховых, бедренных или послеоперационных грыжах. Ущемление сопровождается быстрым развитием некроза кишечной стенки и требует немедленного оперативного лечения.
Паралитическая форма является функциональной и развивается при угнетении нервно-мышечной регуляции моторики кишечника. Причиной состояния может быть перитонит, электролитные нарушения, тяжёлые травмы, послеоперационное состояние или интоксикация, однако при этом не происходит механического сдавления, но полностью теряется перистальтика, что ведёт к застою и вздутию петель кишечника.
Спастическая форма встречается значительно реже и связана с устойчивым спазмом гладкой мускулатуры кишки. Причинами могут быть отравления тяжёлыми металлами, уремия, острая интермиттирующая порфирия. В отличие от других видов, при спастической форме могут отсутствовать анатомические препятствия, а состояние купируется фармакологически.
Псевдообструкция кишечника
Кишечная псевдообструкция может вызывать признаки и симптомы кишечной непроходимости, но она не связана с физической закупоркой. При паралитическом илеусе проблемы с мышцами или нервами нарушают нормальные скоординированные сокращения мышц кишечника, замедляя или останавливая движение пищи и жидкости по пищеварительной системе. Паралитический илеус может поражать любую часть кишечника. Причины могут быть следующими:
- операция на брюшной полости или тазовой области
- инфекция
- некоторые лекарства, влияющие на мышцы и нервы, включая антидепрессанты и опиоиды
- мышечные и нервные расстройства, например, болезнь Паркинсона.
Факторы риска
Заболевания и состояния, которые могут повысить риск развития кишечной непроходимости, включают:
- операции на брюшной полости или органах малого таза, которые часто приводят к образованию спаек - распространенной кишечной непроходимости
- болезнь Крона, которая может привести к утолщению стенок кишечника, сужая проход
- рак в брюшной полости.
Осложнения непроходимости кишечника
Без лечения кишечная непроходимость может вызвать серьезные, угрожающие жизни осложнения, в том числе:
- гибель тканей. Непроходимость кишечника может привести к прекращению кровоснабжения части кишечника и в итоге к отмиранию кишечной стенки. Гибель тканей приводит к разрыву стенки кишечника или инфекции
- инфекция. Перитонит - это медицинский термин, обозначающий попадание инфекции в брюшную полость. Это опасное для жизни состояние, которое требует немедленной медицинской и часто хирургической помощи.
Как врач ставит диагноз непроходимость кишечника
Тесты и процедуры, используемые для диагностики кишечной непроходимости, включают:
- физический осмотр. Врач проведет физический осмотр, чтобы оценить состояние, прослушает кишечные звуки стетоскопом
- рентген брюшной полости. Врач может рекомендовать рентген брюшной полости для подтверждения диагноза кишечной непроходимости. Однако некоторые виды кишечной непроходимости невозможно увидеть с помощью стандартного рентгеновского снимка
- компьютерная томография кишечника. Томограммы более подробны, чем стандартный рентген, и с большей вероятностью покажут кишечную непроходимость
- УЗИ брюшной полости. Когда кишечная непроходимость возникает у детей, ультразвуковое исследование часто является предпочтительным методом визуализации. У молодых людей с инвагинацией кишечника УЗИ обычно показывает «бычий глаз», представляющий собой кишку, свернутую внутри кишечника
- рентген кишенчика с бариевой клизмой улучшает визуализацию толстой кишки. Клизма может быть сделана при подозрении на определенные причины непроходимости. Во время процедуры врач вводит воздух или жидкий барий в толстую кишку через прямую кишку. При инвагинации у детей воздушная или бариевая клизма в большинстве случаев решает проблему, и дальнейшего лечения не требуется.
Рентген в первичной диагностики
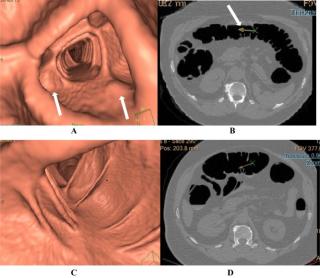
 Рентгенографическая визуализация при кишечной непроходимости проводится с использованием обзорной рентгенографии брюшной полости в положении стоя и лежа, дополнительно применяется контрастное исследование с барием или водорастворимыми препаратами, включая серийные снимки. Цель исследования — выявление прямых признаков нарушения пассажа по тонкой и толстой кишке, определение уровня и характера препятствия, оценка функционального состояния кишечных петель и исключение осложнений.
Рентгенографическая визуализация при кишечной непроходимости проводится с использованием обзорной рентгенографии брюшной полости в положении стоя и лежа, дополнительно применяется контрастное исследование с барием или водорастворимыми препаратами, включая серийные снимки. Цель исследования — выявление прямых признаков нарушения пассажа по тонкой и толстой кишке, определение уровня и характера препятствия, оценка функционального состояния кишечных петель и исключение осложнений.
Рентгенография выявляет следующие признаки кишечной непроходимости:
- Наличие множественных уровней жидкости и газа в тонкой кишке с расширением петель диаметром более 3 см, особенно отчётливое в положении стоя.
- Участки резкого сужения просвета кишки с переходом расширенных петель в спавшиеся, характерные для уровня спаечного блока, видимые при контрастном исследовании.
- Зубчатый или ступенчатый контур газа и жидкости («ступенчатый уровень»), формирующийся в проксимальных отделах относительно зоны обструкции.
- Замедленная эвакуация контрастного вещества с задержкой его на уровне тонкой кишки более 6–8 часов, фиксируемая на серийных снимках.
- Отсутствие газа и контрастного наполнения в дистальных отделах кишечника, включая ободочную и прямую кишку, при тотальной спаечной непроходимости.
Рентгенограмма даёт возможность детально визуализировать следующие диагностические параметры непроходимости:
- Точная локализация уровня обструкции с определением поражённого сегмента кишки (тощая, подвздошная) по характеру и расположению расширенных петель.
- Измерение степени дилатации кишечных петель с указанием их диаметра, позволяющее оценить тяжесть нарушения пассажа.
- Оценка характера блока (полный или частичный), исходя из скорости продвижения контрастного вещества и распределения газа.
- Визуализация признаков функциональной несостоятельности кишечной стенки, включая утрату перистальтической активности на уровне блока.
- Возможность выявления признаков осложнений, таких как кишечная ишемия, по усилению толщины стенки, нивелированию рельефа и наличию газовых пузырей в стенке (пневматоз).
Оданко рентген-метод имеет ряд ограничений, и с его помощью не всегда удаётся точно визуализировать следующие аспекты кишечной непроходимости:
- Невозможность оценки спаечного процесса как причины непроходимости без данных косвенного характера, поскольку спайки не видимы на рентгенограммах.
- Отсутствие чёткой дифференциации между спаечной и другими формами обструкции (опухолевой, инвагинационной, грыжевой) без дополнительной клинико-инструментальной корреляции.
- Ограниченная оценка жизнеспособности кишечной стенки без данных о кровоснабжении, что не позволяет исключить ишемию или некроз на ранних этапах.
- Снижение информативности при неадекватной подготовке пациента, выраженном метеоризме или неполном наполнении контрастом.
- Присутствует лучевая нагрузка: при выполнении рентгенографии кишечника с применением обзорных и контрастных исследований суммарная эффективная доза составляет от 3,0 до 5,0 мЗв.
Современные методы лечения
Современные методы лечения кишечной непроходимости определяются её этиологией, уровнем поражения, степенью выраженности нарушений микроциркуляции, а также наличием осложнений, таких как перфорация, некроз кишечной стенки, перитонит или сепсис. Ведущим направлением терапии является устранение причины обструкции, восстановление проходимости кишечника и стабилизация общего состояния пациента. Консервативная терапия применяется преимущественно при частичной или функциональной форме непроходимости. В неё входят:
- коррекция водно-электролитного баланса
- парентеральное питание
- декомпрессия желудочно-кишечного тракта через установку назогастрального зонда
- применение прокинетиков, спазмолитиков и антибактериальных препаратов при признаках воспалительного процесса.
Хирургическое вмешательство может включать резекцию некротизированного участка кишечника с наложением анастомоза, устранение спаек (адгезиолизис), резекцию опухоли, декомпрессию кишечника с помощью энтеростомии или илеостомии. Современные технологии позволяют использовать малоинвазивные методики, включая лапароскопию, которая уменьшает травматичность, снижает риск послеоперационных осложнений и ускоряет восстановление пациента. При рецидивирующей спаечной непроходимости используются барьерные гели и мембраны для профилактики повторного образования спаек. В случае опухолевой обструкции применяется стентирование просвета кишки или паллиативная хирургия, направленная на улучшение качества жизни пациента.
Лечение в ведущих медицинских центрах СПб
Операции, протезирование и терапия в ведщих научно-исследовательских центрах СПб: НМИЦ онкологии им. Н.Н. Петрова, Военно-медицинская академия имени С. М. Кирова, НМИЦ им. В. А. Алмазова, СЗГМУ имени И. И. Мечникова, .
Научные источники:
- Алиев М.А., Шалысов Ю.Л. «Хирургия острой кишечной непроходимости». Алмааты, 1996, 256 е.
- Алиев С.А. «Особенности диагностики и хирургической тактики при спаечной кишечной непроходимости».//Хирургия, 1994, №2, с. 13-17
- Богер М.М., Мордвов С.А. «Ультразвуковая диагностика в гастроэнтерологии». Новосибирск, 1988. 159 с.
- Богданов А.Е. «Острая кишечная непроходимость (диагностика и лечение)». Дисс. докт. мед. наук, 1999
- Буянов В.М., Ишутипов В.Д., Дорошев H.A. «Ультразвуковое исследование в диагностике механической кишечной непроходимости».// Медицинская радиология. 1993. №4, с. 11-13
Полезная информация
Операция коронарного шунтирования сердца
Операция коронарного шунтирования перенаправляет кровь в обход заблокированной артерии в сердце. Процедура включает в себя забор здорового кровеносного сосуда из ноги, руки или груди и внедрение его ниже или выше заблокированных артерий для улучшения притока крови к сердечной мышце.
читать далее +
МРТ и колоноскопия кишечника
Когда встает острый вопрос об исследовании кишечника, больной и врач должны решить, какую диагностическую процедуру при этом использовать КТ, МРТ кишечника или колоноскопию. Первый и устоявшийся в практике метод обследования прямой кишки - это колоноскопия. Однако, не секрет, что она для многих пациентов прочно ассоциируется с болью и дискомфортом. Страх испытать неприятные ощущения заставляет пациентов
читать далее +


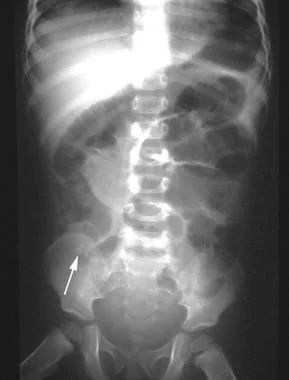
 Рентгенографическая визуализация при кишечной непроходимости проводится с использованием обзорной рентгенографии брюшной полости в положении стоя и лежа, дополнительно применяется контрастное исследование с барием или водорастворимыми препаратами, включая серийные снимки. Цель исследования — выявление прямых признаков нарушения пассажа по тонкой и толстой кишке, определение уровня и характера препятствия, оценка функционального состояния кишечных петель и исключение осложнений.
Рентгенографическая визуализация при кишечной непроходимости проводится с использованием обзорной рентгенографии брюшной полости в положении стоя и лежа, дополнительно применяется контрастное исследование с барием или водорастворимыми препаратами, включая серийные снимки. Цель исследования — выявление прямых признаков нарушения пассажа по тонкой и толстой кишке, определение уровня и характера препятствия, оценка функционального состояния кишечных петель и исключение осложнений.