Что необходимо сделать для диагностики и лечения поликистоза почек? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к урологу. После первичного осмотра врач может назначить дополнительные исследования: Лабораторные анализы УЗИ почек МРТ почек КТ почек КТ-урография.
Бесплатный телефон по России: +7(800)600-85-16
Что необходимо сделать для диагностики и лечения папиллярной аденокарциномы почки? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к урологу. После первичного осмотра врач может назначить дополнительные исследования:
- Консультация у онколога
- Лабораторные анализы
- УЗИ почек
- КТ почек с контрастом
- КТ-урография.
Папиллярная аденокарцинома почки – это гистологическая разновидность рака, поражающего чашечно-лоханочную систему почки. Рак почек является одним из 10 наиболее распространенных видов рака. Нефрологи чаще всего диагностируют папиллярную аденокарциному почки у пациентов старше 60 лет.
Симптомы папиллярной аденокарциномы почки
Основные функция почек включают:
- фильтровать отходы из крови
- продуцировать мочу
- контролировать артериальное давление
- создавать эритроциты.
Организм человека может нормально функционировать даже с одной почкой, но опухоль, растущая в одной из почек, может нарушить ее нормальные функции. Большинство симптомов папиллярной аденокарциномы почки связаны с функцией почек и ростом опухоли, но эти симптомы часто не проявляются на ранних стадиях. Когда симптомы появляются, они, как правило, локализуются в нижней части спины и влияют на консистенцию мочи.
Гематурия, или кровь в моче, является наиболее распространенным симптомом папиллярной аденокарциномы почки. Даже небольшое количество крови может привести к изменению цвета. Присутствие крови может быть непоследовательным, появляясь примерно через день. Иногда количество крови настолько мало, что ее может обнаружить только анализ мочи на скрытую кровь. Другие возможные причины появления крови в моче:
- инфекция мочевого пузыря или почек
- камни в почках
- кисты
- травма почек.
При обнаружении крови в моче рекомендуется незамедлительное обращение к нефрологу.
Другие признаки папиллярной аденокарциномы почки включает:
- боль в пояснице
- новообразование в области живота
- усталость
- анемия
- потеря аппетита
- неожиданная потеря веса
- отек в ногах и лодыжках.
Ранние признаки папиллярной аденокарциномы почки
Многие пациенты с папиллярной аденокарциномы почки не замечают никаких ранних признаков до более поздних стадий рака или до тех пор, пока опухоль не станет большой. Исследования показывают, что более половины всех пациентов с диагнозом рака почек не имеют симптомов на момент постановки диагноза. Некоторые из самых ранних симптомов включают:
- кровь в моче
- анемия и связанная с ней усталость
- потеря аппетита
- необъяснимая потеря веса.
Какой врач лечит папиллярную аденокарциному почки
Диагностикой и лечением папиллярной аденокарциномы почки занимается нефролог-онколог. Пациенту следует обратиться за незамедлительной медицинской помощью при развитии следующих симптомов и состояний:
- общее недомогание организма длится более 2 недель
- симптомы ухудшаются с течением времени.
Клинический онколог координирует всё лечение, анализирует морфологическое заключение, иммуногистохимические и молекулярные данные, сопоставляет их с результатами КТ, МРТ, УЗИ, ПЭТ-КТ, оценивает стадию и темп прогрессирования, подбирает комбинацию хирургического, лучевого и лекарственного лечения, решает, требуется ли таргетная или иммуноонкологическая терапия, в динамике по визуализирующим методам и лабораторным маркёрам изменяет схему при частичном ответе, стабилизации или прогрессировании.
Хирург-онколог органоспецифического профиля (эндокринный, урологический, абдоминальный, торакальный, маммологический) отвечает за радикальное или циторедуктивное вмешательство, по данным визуализации оценивает резектабельность первичного очага и регионарных лимфоузлов, выбирает объём удаления органа или его части, необходимость лимфодиссекции и одномоментных реконструкций, планирует доступ с учётом сохранения функций и качества жизни, ведёт ранний послеоперационный период и передаёт информацию для онкологического консилиума.
Радиотерапевт участвует при местнораспространённой папиллярной карциноме и при остаточных или рецидивных очагах, по совмещённым КТ и МРТ формирует объём мишени, выделяет критические структуры, подбирает конформные или модулированные режимы облучения, определяет суммарную дозу и фракционирование для ложа опухоли и зон лимфооттока, контролирует ранние и поздние лучевые реакции, корректирует план при изменении объёма опухолевой ткани на фоне лечения.
Реабилитолог оценивает функциональные последствия операции, лучевой и лекарственной терапии, анализирует мышечную силу, переносимость нагрузки, дыхательную функцию, риск падений и контрактур, формирует индивидуальную программу упражнений, подбирает ортезы, обучает безопасным бытовым движениям, планирует этапную мобилизацию, согласует объём реабилитации с онкологическим лечением и общим самочувствием.
Психоонколог и специалист по паллиативной помощи обеспечивают поддержку при длительном лечении и возможных хронических симптомах, психоонколог проводит индивидуальные и семейные консультации, помогает разобраться в целях терапии и реальном прогнозе, обучает стратегиям управления стрессом и тревогой, паллиативный врач выстраивает многоуровневую схему контроля боли, слабости, нарушений сна и других тягостных проявлений, помогает организовать уход на дому и взаимодействие с социальными службами.
Факторы риска рака почек
У некоторых пациентов есть более высокие шансы на развитие рака почек, чем у других. Основные факторы риска включают в себя:
- возраст
- табакокурение
- ожирение
- высокое артериальное давление
- лечение почечной недостаточности
- определенные генетические или наследственные факторы
- мужской пол.
Нефрологи также связывают некоторые заболевания с повышенным риском появления папиллярной аденокарциномы почки:
- наследственная папиллярная почечная клеточная карцинома
- болезнь фон Хиппеля-Линдау
- синдром Бирта-Хогга-Дюба
- туберкулезный склероз
- синдром Каудена.
Для предотвращения или снижения риска развития рака почек актуальны следующие рекомендации:
- управление высоким артериальным давлением с помощью изменений образа жизни и лекарств
- сбалансированная диета
- регулярная физическая активность
- отказ от табакокурения
- избегать частого воздействия вредных канцерогенных веществ, таких как трихлорэтилен.
Как врач ставит диагноз папиллярная аденокарцинома почки
При обнаружении первичных симптомов пациенту, как правило, назначается ряд специализированных исследований:
- анализы мочи и крови для проверки на анемию, а также анализ печени, почек и других метаболических функций
- медицинский осмотр. Для обнаружения новообразования проводится пальпация живота и спины. Однако рак почек часто не может быть обнаружен с помощью физического осмотра.
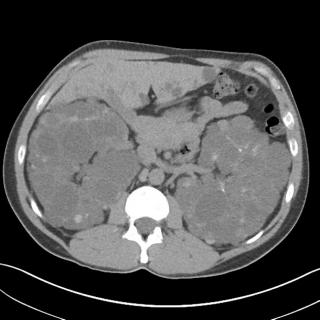
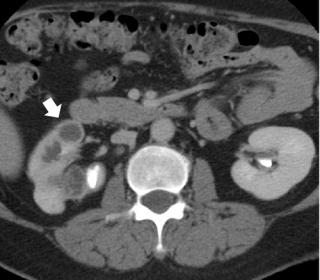
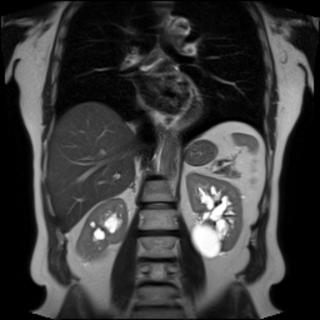
- визуализирующие исследования. Если новообразование будет обнаружено во время пальпации, то пациенту дополнительно назначаются УЗИ почек, компьютерную томографию почек и МРТ почек с контрастом
- биопсия. Если у пациента обнаружено новообразование, то биопсия тканей позволяет выявить тип рака.
Общие лабораторные исследования включают развёрнутый клинический анализ крови, биохимический профиль с оценкой функции печени и почек, электролитов, глюкозы, альбумина, маркёров воспаления, коагулограмму и общий анализ мочи, при необходимости тесты на вирусные гепатиты и ВИЧ, совокупность показателей позволяет оценить соматический резерв, готовность к операции, лучевому и лекарственному лечению, а также служит базовой точкой для последующего контроля токсичности.
Гистологическое и иммуногистохимическое исследование биопсийного или операционного материала подтверждает папиллярную структуру опухоли, уточняет степень дифференцировки, глубину инвазии, состояние краёв резекции, сосудистое и лимфатическое распространение, иммуногистохимический профиль помогает отличить папиллярную карциному от других опухолей со сходной морфологией и привязать процесс к конкретному органу происхождения, результаты определяют стадию, риск рецидива и целесообразность дополнительных лечебных этапов.
Молекулярно-генетическое тестирование используется для поиска драйверных мутаций и перестроек, влияющих на выбор таргетной и иногда иммуноонкологической терапии, анализируются изменения в генах тирозинкиназ, сигнальных путей роста и ангиогенеза, при выявлении определённых вариантов становится возможным использование специфических препаратов, при отсутствии мишеней лекарственная тактика строится иначе, результаты тестов учитываются при оценке прогноза и планировании наблюдения.
Окончательное заключение патоморфолога и результаты молекулярного анализа определяют не только само название процесса, но и глубину инвазии, поражение лимфоузлов, наличие сосудистого распространения и генетических изменений, от этих параметров зависит объём операции, необходимость удаления лимфоузлов, показания к лучевой, радионуклидной, гормональной, таргетной или иммуноонкологической терапии, без точного морфологического и молекулярного профиля любое лечение превращается в приближённую схему, которая может быть либо избыточной, либо недостаточной.
Варианты терапии
Радикальное хирургическое удаление первичной опухоли остаётся базовым вариантом при локализованной папиллярной карциноме, причём объём вмешательства зависит от органа, размера очага и глубины инвазии.
Расширенные операции с удалением регионарных лимфоузлов применяются при подтверждённых метастазах или высоком риске лимфогенного распространения, в зависимости от локализации выполняется тазовых лимфоколлекторов при поражении органов брюшной полости и малого таза, аксиллярная или надключичная лимфодиссекция при опухолях молочной железы, объём вмешательства формируется по данным УЗИ, КТ, МРТ и ПЭТ-КТ, а также по результатам биопсии сторожевых лимфоузлов, что позволяет снизить риск рецидива и уточнить стадию.
Органосохраняющие операции и малоинвазивные методы резекции используются при небольших, ограниченных очагах у пациентов с хорошим прогнозом и выраженными функциональными рисками. В некоторых ситуациях применяется лапароскопический или робот-ассистированный доступ, что уменьшает травму мягких тканей, сокращает сроки восстановления и позволяет сохранить максимальный объём функционирующего органа при онкологически адекватных отступах.
Лучевая терапия включается в лечение при местнораспространённом процессе, невозможности полного хирургического удаления или наличии остаточной опухоли, в области головы и шеи выполняется конформное или модулированное облучение ложа опухоли и лимфоколлекторов, при поражении органов малого таза и брюшной полости формируются поля с учётом соседних критических структур, доза и фракционирование подбираются индивидуально, задача заключается в уменьшении опухолевой массы, снижении частоты местных рецидивов и облегчении симптомов сдавления.
Системная лекарственная терапия включает химиотерапию, таргетные препараты и иммуноонкологические средства, показания зависят от локализации, стадии и молекулярного профиля. При поражении почки — специфические таргетные схемы, при опухолях молочной железы — комбинации химиопрепаратов и гормональных средств, при некоторых агрессивных вариантах возможна иммунотерапия, выбор схемы строится по результатам морфологии, иммуногистохимии и молекулярно-генетических тестов, а оценка эффективности проводится по КТ, МРТ и ПЭТ-КТ.
Комбинированные подходы, объединяющие операцию, лучевое воздействие и системное лечение, применяются при местнораспространённых и метастатических формах, в одной клинической ситуации первично выполняется операция с последующим облучением и таргетной терапией, в другой сначала проводится несколько курсов системного лечения для уменьшения объёма опухоли, затем выполняется радикальное вмешательство и локальное облучение зон риска, последовательность этапов подбирается на междисциплинарном консилиуме с учётом темпа роста, соматического состояния и целей лечения.
Паллиативные схемы применяются при далеко зашедшем процессе с множественными метастазами и ограниченным ресурсом организма, включают ограниченные по объёму операции при кровотечениях или обструкции, короткие курсы обезболивающего облучения на наиболее симптомные очаги, мягкие системные режимы с умеренной токсичностью, направлены прежде всего на уменьшение боли, кровопотерь, дыхательных и пищеварительных нарушений, сохранение максимально возможной самостоятельности и поддержание приемлемого качества жизни.
Осложнения
Обезболивание онкопациента формируется индивидуально с учётом локализации и распространённости процесса, используется ступенчатый подход, включающий нестероидные противовоспалительные средства, препараты для коррекции нейропатического компонента, опиоиды различной мощности в пролонгированных и быстродействующих формах, при локальной боли применяются курсы паллиативной лучевой терапии или малоинвазивные вмешательства, регулярно оценивается эффективность и побочные эффекты, схема при необходимости корректируется для поддержания контроля симптомов без чрезмерной седации.
Коррекция токсичности системного лечения включает профилактику и лечение тошноты, рвоты, диареи, мукозита, кожных и сосудистых осложнений, перед началом химиотерапии и таргетных схем подбираются противорвотные препараты, средства для защиты слизистых и кожи, во время лечения контролируются показатели крови, артериальное давление, функция печени и почек, при появлении выраженной токсичности дозы снижаются, вводятся временные паузы или выполняется смена схемы, задача состоит в сохранении противоопухолевой активности при минимизации необратимых побочных эффектов.
Нутритивная поддержка направлена на профилактику и лечение белково-энергетической недостаточности, нутрициолог оценивает индекс массы тела, динамику веса, уровень альбумина и других маркёров питания, формирует рацион с достаточным количеством белка и энергии, учитывая возможные ограничения со стороны желудочно-кишечного тракта, при снижении аппетита и раннем насыщении рекомендуется дробное питание и специализированные высокобелковые смеси, в тяжёлых случаях рассматривается энтеральное или парентеральное питание, программа постоянно адаптируется к изменениям клинической картины.
Профилактика тромбоэмболических осложнений особенно важна при иммобилизации, наличии центральных венозных катетеров, применении гормональной и некоторых таргетных схем, оценивается индивидуальный риск венозных тромбозов и тромбоэмболии лёгочной артерии, при отсутствии противопоказаний назначаются низкомолекулярные гепарины или прямые пероральные антикоагулянты с коррекцией доз по функции почек и печени, используются компрессионный трикотаж и ранняя активизация, режим антикоагуляции согласуется с планируемыми операциями и инвазивными процедурами.
Поддержка костной системы при метастатическом поражении скелета и длительном гормональном воздействии, назначаются препараты, подавляющие активность остеокластов, такие как бисфосфонаты или антитела к факторам костной резорбции, предварительно оцениваются уровень кальция, функция почек и стоматологический статус, параллельно подбирается дозировка витамина D и кальция, проводится мониторинг плотности костной ткани, подобный подход снижает риск патологических переломов и уменьшает выраженность костного болевого синдрома.
Реабилитационная терапия включает физическую и функциональную восстановительную программу, врач по медицинской реабилитации оценивает выносливость, мышечную силу, координацию и баланс, с учётом перенесённых операций, лучевой терапии и системного лечения формирует комплекс щадящих упражнений, направленных на профилактику атрофии, контрактур и дыхательных осложнений, при необходимости назначаются ортезы и средства поддержки, по мере улучшения состояния нагрузка постепенно увеличивается, что помогает вернуть самостоятельность и сократить последствия длительной гиподинамии.
Психоонкологическая и паллиативная поддержка направлена на уменьшение эмоционального напряжения, связанного с диагнозом и длительным лечением, психоонколог проводит индивидуальные и семейные консультации, помогает выстраивать реалистичные ожидания, обучает техникам управления стрессом и методам эмоциональной саморегуляции, специалист по паллиативной помощи выстраивает многоуровневую схему контроля боли, слабости, бессонницы, тошноты и других тягостных симптомов, совместно с социальными службами помогает организовать уход на дому и подобрать ресурсы для поддержания максимально возможного качества жизни на всех этапах заболевания.
Прогнозы лечения
Исход успешности онкотерапии зависит от стадии, полноты удаления опухоли, наличия метастазов и ответов на дополнительное лечение, многие дифференцированные папиллярные варианты при раннем выявлении и правильно выполненной операции в сочетании с лучевыми или радионуклидными методами и при необходимости лекарственной терапией позволяют достичь длительной ремиссии и сохранения активности, неблагоприятные сценарии чаще связаны с поздней диагностикой, отказом от предложенных методов или агрессивными молекулярными подтипами, поэтому обобщённая оценка без учёта конкретной ситуации обычно вводит в заблуждение.
Онкопациент может повлиять на результаты лечения следующим образом:
- строгое соблюдение назначенного лечения и графика обследований
- отказ от самовольной отмены или изменения доз препаратов
- внимательное отношение к новым симптомам с быстрым информированием лечащей команды
- соблюдение рекомендаций по питанию, физической активности и режиму отдыха
- контролб сопутствующих заболеваний.