Что необходимо сделать для диагностики и лечения восходящего тромбофлебита? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к флебологу. После первичного осмотра врач может назначить дополнительные исследования: УЗДГ сосудов нижних конечностей КТ ангиография артерий нижних конечностей Анализ крови на D-димер КТ малого таза с контрастом.


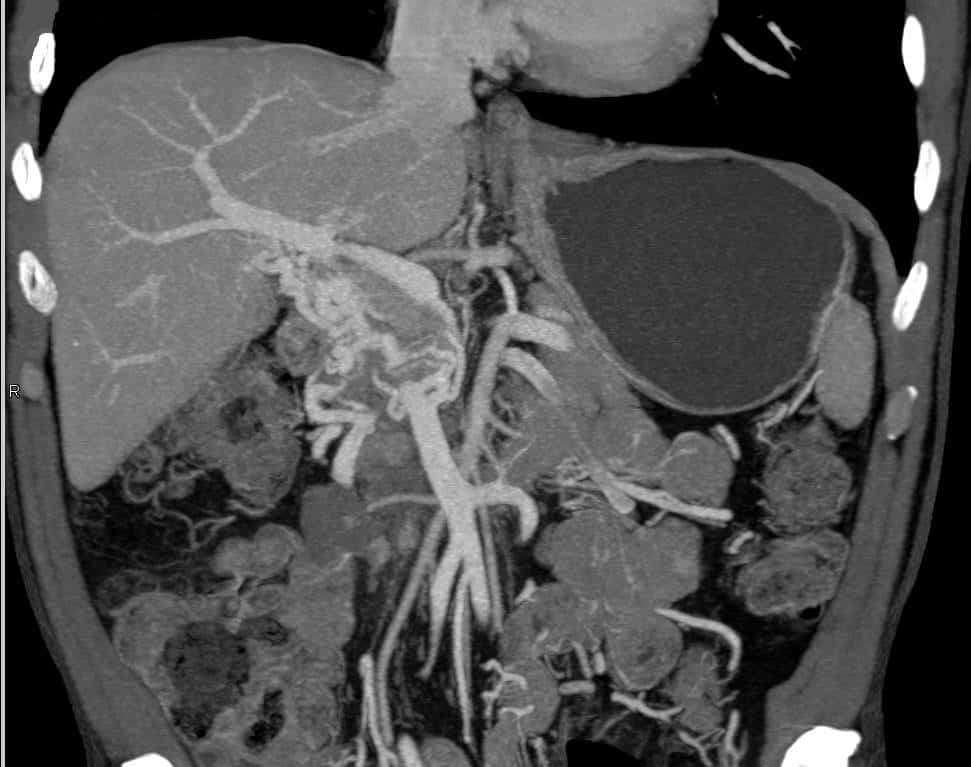
Тромбоз селезеночной вены - это редкое состояние, при котором происходит тромбирование селезеночной вены, которое чаще всего возникает в связи с панкреатитом или раком поджелудочной железы, и в большинстве случаев бессимптомный тромбоз селезеночной вены увеличивает риск варикозного расширения вен желудка и связанного с ним кровотечения из верхних отделов ЖКТ. По медицинской статистике пациенты с хроническим панкреатитом составляют 65% всех случаев тромбоза селезеночной вены. Рак поджелудочной железы, лимфома и распространение тромбов из воротной вены являются другими известными причинами патологии.
Что необходимо сделать для диагностики и лечения тромбоза селезеночной вены? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к гепатологу. После первичного осмотра врач может назначить дополнительные исследования:
- Консультация у хирурга
- Лабораторные исследования
- УЗИ воротной вены
- Рентген желудка с бариевым контрастом
- КТ сосудов брюшной полости
- МРТ сосудов брюшной полости.
Симптомы
У большинства пациентов симптомы, связанные с тромбозом селезеночной вены, отсутствуют. В редких случаях состояние может вызвать:
- кровотечение из верхних отделов желудочно-кишечного тракта из-за варикозного расширения вен желудка
- боль в животе
- спленомегалии.
Факторы риска
Тромбоз селезеночной вены чаще всего возникает у следует пациентов со следующими состояниями:
- панкреатит в анамнезе с недавно диагностированным желудочно-кишечным кровотечением
- спленомегалия без портальной гипертензии, цирроза или гематологического заболевания
- изолированный варикоз желудка.
Другие способствующие факторы включают травму, злокачественное новообразование, тромбоцитоз, полицитемию, коагулопатию, беременность, прием оральных контрацептивов и сепсис.
Причины
Формирование мягкого тромба в любом сосуде происходит из-за нарушения кровотока, состояние гиперкоагуляции и эндотелиальную дисфункцию. В случае тромбоза селезеночной вены наиболее частым триггером является панкреатит или новообразование поджелудочной железы. Близость селезеночной вены к поджелудочной железе делает ее уязвимой для прямого контакта с перипанкреатической воспалительной тканью. Механизм образования тромба, вероятно, сложен как внутренними эндотелиальными факторами из-за воспалительных или неопластических процессов, так и возможным внешним повреждением из-за венозной компрессии, вызванной фиброзом, псевдокистами или отеком.
Гемостаз является естественным механизмом свертывания крови организма — частью процесса заживления, который предотвращает чрезмерное кровотечение после травмы, такой порез. Усиленный гемостаз приводит к тромбозу и кровоизлиянию.
Как врач ставит диагноз тромбоз селезеночной вены
Диагностика тромбоза селезеночной вены потребует проведения визуализирующего обследования с помощью:
- УЗИ воротной вены
- КТ сосудов брюшной полости
- МРТ сосудов брюшной полости.
Рентген желудка с бариевым контрастом может выявить утолщенные и извилистые складки слизистой оболочки или дефекты наполнения вдоль большой кривизны желудка. Эти признаки коррелируют с варикозным расширением вен желудка, вторичным по отношению к повышенному венозному давлению.
Как врач лечит тромбоз селезеночной вены
Лечение тромбоза селезеночной вены включает:
- Антикоагулянтная терапия
- Спленэктомия также может быть показана пациентам с кровотечением из верхних отделов ЖКТ, связанным с варикозным расширением вен желудка. Это устраняет коллатеральный венозный возврат, тем самым уменьшая компрессию варикозного расширения вен.
После тромбоза некоторые пациенты могут испытывать трудности, пытаясь приспособить свой образ жизни к потреблению антикоагулянтов, поэтому восстановление должно быть постепенным. Не первоначальном этапе рекомендуется избегать перенапряжения, постепенно возвращаясь к физическим нагрузкам. Большинство симптомов тромбоза улучшатся в течение нескольких дней после приема антикоагулянтов. Длительность приема антикоагулянтов зависит от причины тромбоза. Для большинства пациентов лечение антикоагулянтами будет пожизненным. Прием антикоагулянтов повышает риск чрезмерного кровотечения, признаки которого включают в себя длительные кровотечения из носа, кровоточивость десен, большие синяки, рвоту или кашель кровью, а также интенсивное менструальное кровотечение.
Риск рецидивирующего тромбоза
Риск развития рецидивирующих тромбов определяется индивидуальными особенностями организма каждого пациента и причиной тромбоза. Однако, если у пациента был неспровоцированный эпизод тромбоза, то в ближайшие несколько месяцев или лет пациент может испытать повторный эпизод. Факторы, которые повышают риск рецидивирующего тромбоза, включают в себя: анамнез тромбов, генетическую предрасположенность и рак.
Бесплатный телефон по России: +7(800)600-85-16