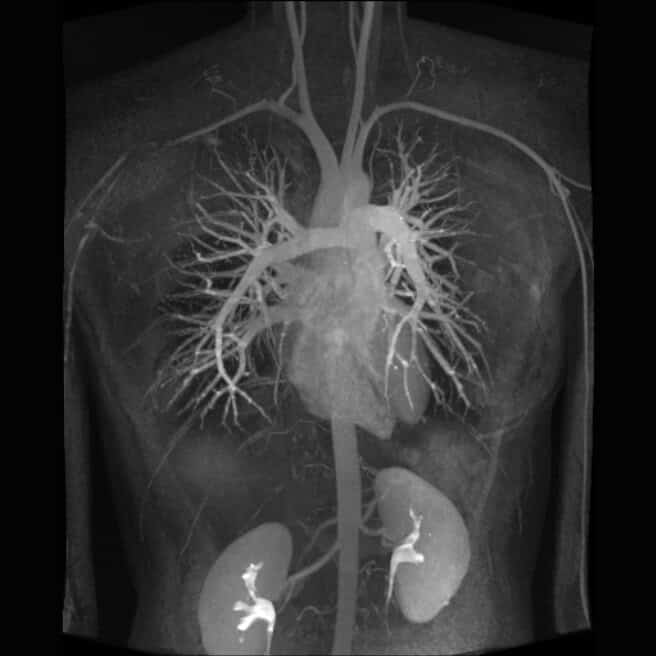
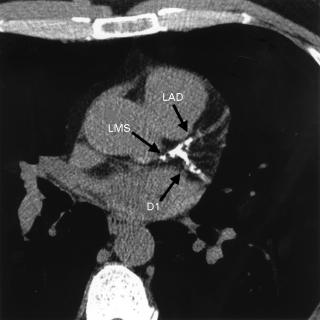
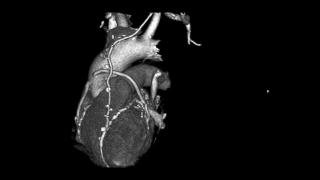
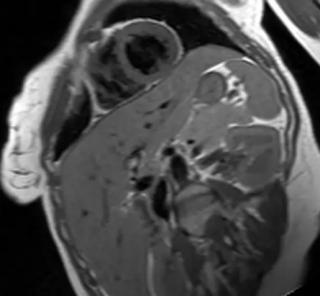
Что необходимо сделать для диагностики и лечения кальциноза коронарных артерий? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к кардиологу. После первичного осмотра врач может назначить дополнительные исследования: Лабораторные анализы КТ коронарография.


Атеросклеротический кардиосклероз – это диффузное развитие соединительной рубцовой ткани в миокарде вследствие атеросклеротического поражения коронарных артерий.
Что необходимо сделать для диагностики и лечения атеросклеротического кардиосклероза? Для решения данной проблемы пациенту первым шагом необходимо записаться на прием к кардиологу. После первичного осмотра врач может назначить дополнительные исследования:
- Консультация у терапевта
- Фармакологические пробы
- МРТ сердца
- КТ коронарография
- УЗИ плевральной области
- Суточный ЭКГ-мониторинг
- КТ грудной полости.
Атеросклеротический кардиосклероз — это состояние, при котором внутри сердечной мышцы образуется рубцовая ткань. Это состояние клинически характеризуется дегенерацией мышечных волокон, которые впоследствии замещаются соединительной тканью. В результате количество клеток сердечной мышцы уменьшается, а сердечные клапаны постепенно деформируются, что может привести к стенозу или недостаточности. Данное состояние обычно возникает на фоне других сердечно-сосудистых заболеваний, таких как ишемическая болезнь сердца, миокардит, атеросклеротическое поражение коронарных сосудов и др. Атеросклеротический кардиосклероз классифицируют, как ишемическую кардиопатию, не сопровождающуюся болевым синдромом. Состояние может наступить, как следствие атеросклероза коронарных артерий, поэтому его также называют коронарным атеросклеротическим кардиосклерозом.
Причины
Основной причиной заболевания является атеросклероз. Большую роль в возникновении этого заболевания играет возраст. Атеросклеротический кардиосклероз обычно появляется в возрасте после 50 лет. Следовательно, атеросклеротический кардиосклероз может возникать сам по себе или в сочетании с распространенным осложнением, называемым стенокардией или гипертонией.
В отличие от острых форм ишемических кардиопатий, атеросклеротический кардиосклероз одинаково может поражать пациентов женского и мужского пола. Возникновению заболевания способствуют несколько факторов, в том числе малоподвижный образ жизни, режим питания с высоким содержанием жиров и холестерина, а также нарушение обмена веществ. Чаще заболевание возникает у больных, страдающих ожирением, диабетом, микседемой или семейной гиперхолестеринемией и т. д. К группе риска относятся также те пациенты, которые сталкиваются с психологическим напряжением на работе, крайними эмоциональными потрясениями, климактерическим периодом, овариэктомией и т. д. В редких случаях атеросклеротический кардиосклероз может развиться, как следствие узелкового панартериита или эмболии коронарных артерий.
Механизмы развития атеросклеротического кардиосклероза
С возрастом стенки сосудов претерпевают биохимические изменения. Макромолекулы, такие как бета-липопротеины, расщепляются для высвобождения холестерина во время их прохождения через артериальную стенку. Холестерин нерастворим, поэтому он осаждается и образует атеросклеротические бляшки. Со временем возникает мезенхимальная реакция, приводящая к склерозу коронарных артерий. Вследствие склероза коронарных артерий возникает хроническая гипоксия миокарда. Мышечные волокна подвергаются дистрофии, дегенерации и, наконец, замещаются жесткой соединительной тканью.
Когда атеросклеротический процесс затрагивает важные артерии, питающие пути кровообращения, атеросклеротический кардиосклероз осложняется нарушением ритма или кровообращения. Если атеросклеротические процессы поражают папиллярные мышцы, они заставляют мышцы сокращаться и становиться короче, поэтому митральный клапан не может должным образом открываться и закрываться, что также вызывает клапанную недостаточность. Сердце становится больше за счет дилатации (увеличение сердечных камер) и гипертрофии (увеличение мышц), особенно в левом желудочке. У больных с формами заболевания, сопровождающимися артериальной гипертензией, преобладает гипертрофия.
Виды атеросклеротического кардиосклероза
При анализе морфологии тканей под микроскопом различают две формы:
- Диффузную форму, возникающую вследствие вялотекущего стеноза коронарных артерий .
- Очаговую форму, — когда фиброзная ткань распределена неравномерно. В некоторых участках можно наблюдать фиброзные включения, которые обычно развиваются из-за тромбоза или стеноза коронарных артерий. Поврежденные мышечные волокна замещаются фиброзной тканью, тогда как другие волокна становятся гипертрофированными.
Компенсацией принято считать способность сердца попытаться компенсировать любую недостаточность. Сердце либо начинает перенапрягать определенную область, либо претерпевает изменения на клеточном уровне, чтобы компенсировать нанесенный ущерб.
При неосложненном другими заболеваниями атеросклеротическом кардиосклерозе ранние признаки сердечной недостаточности могут отсутствовать очень длительное время. Это можно объяснить тем, что обычно атеросклеротический кардиосклероз возникает, как следствие атеросклероза левой коронарной артерии. Левая коронарная артерия впадает в левый желудочек; эта камера состоит из самой сильной ткани сердечной мышцы. Сердце компенсирует поврежденную часть за счет гипертрофии определенных мышечных волокон.
Нарушения ритма
Атеросклеротический кардиосклероз является одной из наиболее частых причин нарушений сердечного ритма. Наиболее распространены экстрасистолы, которые обычно исходят из левого желудочка, тогда как экстрасистолы правого желудочка или предсердные экстрасистолы встречаются реже. Другие распространенные нарушения ритма включают в себя мерцательную аритмию и трепетание предсердий. Данные состояния развиваются постепенно, как следствие дистрофии правого предсердия. Вначале они могут носить пароксизмальный характер, а с течением времени становятся постоянными. Аритмия и трепетание почти всегда присутствуют, как осложнение сердечно-сосудистой недостаточности. Также могут развиваться атриовентрикулярные блокады разных стадий, что может привести к синдрому Адама-Стокса или блокаде левой ветви.
Симптомы атеросклеротического кардиосклероза
В большинстве случаев пациенты не испытывают симптомов в течение многих лет. В начале заболевания у пациентов может наблюдаться ряд типичных признаков.
Одышка - это первичный симптом сердечной недостаточности по мере ее развития. Вначале он проявляется только, как симптом при физических нагрузках, таких как быстрая ходьба, подъем по лестнице, поднятие тяжестей и т. д. В дальнейшем, по мере прогрессирования заболевания, затруднение дыхания становится очевидным даже в состоянии покоя. Таким образом, пациенты демонстрируют более низкую способность к умственной или физической работе. Иногда одышка проявляется, как пароксизмальное явление, которое чаще всего возникает ночью, из-за горизонтального положения тела в дополнение к влиянию блуждающего нерва. В этих случаях состояние называется сердечной астмой.
Сердечная астма - это состояние обусловлено острой недостаточностью левого желудочка, в то время как правый желудочек полностью функционирует. Больной выглядит бледным или даже цианотичным, весь в поту, страдает смешанной одышкой; инспираторный (во время вдоха) и экспираторный (во время выдоха), дыхание может быть учащенным, поверхностным. Частота сердечных сокращений учащена, тоны сердца приглушены, при аускультации стетоскопом прослушивается систолический шум, как следствие гипотонуса миокарда. Во время приступа сердечной астмы прослушиваются хрипы в основании легких. Кроме того, у пациентов может появиться легкий кашель, который щекочет гортань. Кашель может сопровождаться выделениями мокроты. В дальнейшем мокрота может иметь следы крови. Артериальное давление может оставаться нормальным, но часто оно повышается. Приступ астмы может продолжаться от нескольких минут до 2-3 часов и более. Сердечная астма и отек легких являются проявлениями острой левожелудочковой недостаточности.
Как врач ставит диагноз атеросклеротический кардиосклероз
Диагноз атеросклеротический кардиосклероз ставится на основании возраста больного, клинических симптомов заболевания, возможного осложнения гипертонической болезнью, сахарным диабетом или атеросклерозом других органов и данных исследований:
- компьютерная томография или магнитно-резонансная томография сердца выявляет увеличение или атрофию тканей сердца
- электрокардиограмма может выявить признаки хронической коронарной недостаточности
- анализы крови, выявляющие нарушение липидного обмена и других показателей, имеющих отношение к сердечной недостаточности.
Дифференциальную диагностику обычно проводят при обследовании следующих состояний:
- примитивная кардиомиопатия. Данное состояние может иметь сходные клинические признаки, но обычно поражает пациентов в более молодом возрасте, что означает отсутствие обычных факторов, способствующих возникновению атеросклероза. Явных нарушений липидного обмена в липидном профиле не наблюдается
- состояния митрального клапана, связанные с фибрилляцией. В случае негативного состояния митрального клапана анамнез пациента может включать в себя ревмокардит. Анатомия сердца обследуется с помощью рентгена
- хроническая легочно-сердечная недостаточность. Больные кардиосклерозом обычно страдают хроническими легочными заболеваниями, такими как хронический бронхит и эмфизема легких в течение длительного периода времени. Особенно выражен цианоз, сердце, как правило, увеличивается в размерах справа, а не слева, как при атеросклеротическом кардиосклерозе.
Осложнения атеросклеротического кардиосклероза
- проблемы с сердечным ритмом и кровообращением
- острая левожелудочковая недостаточность (проявляется сердечной астмой или острым отеком легких)
- сердечно-сосудистая недостаточность различной степени.
При атеросклеротическом кардиосклерозе необходимо принять немедленные меры, поскольку у больного может развиться острый отек легких — состояние, опасное для жизни.
Как врач лечит атеросклеротический кардиосклероз
Лечение атеросклеротического кардиосклероза (при отсутствии осложнений в виде сердечной недостаточности, нарушений ритма) в целом такое же, как и при атеросклерозе.
Профилактические рекомендации:
- необходимо адаптировать диету, ограничивая потребление продуктов, богатых холестерином. Допустимо использовать масла на растительной основе
- диета должна быть гипокалорийной, особенно у пациентов с избыточной массой тела, ожирением или диабетом. Для вышеупомянутых больных важно ограничить потребление углеводов. Рекомендуется употреблять в большом количестве растительную пищу, содержащую витамины и минералы
- отказ от табакокурения.
Медикаментозное лечение:
- антилипидемические препараты класса статинов
- фибраты
- витамин С, а также комплекс витаминов группы В.
Если у пациента возникают такие осложнения, как сердечная астма, сердечная недостаточность, нарушения ритма и т. д., необходимо провести соответствующее лечение осложнений. Когда правый желудочек также повреждается, сердце больше не может компенсировать повреждение левого желудочка, и, следовательно, возникает глобальная сердечная недостаточность. Сердечный ритм учащается, но при этом он не такой выраженный, как при сердечных заболеваниях с другими особенностями. Следует отметить, что у больных атеросклеротическим кардиосклерозом, сопровождающимся артериальной гипертензией, симптомы сердечной недостаточности появляются раньше, чем у больных атеросклеротическим кардиосклерозом, не сопровождающимся артериальной гипертензией.
Бесплатный телефон по России: +7(800)600-85-16